Técnicas de Micromanipulação de Gametas
PGD – Diagnóstico genético pré-implantacional
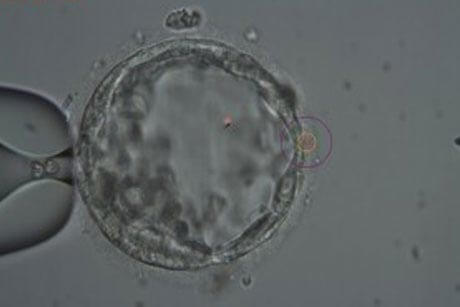
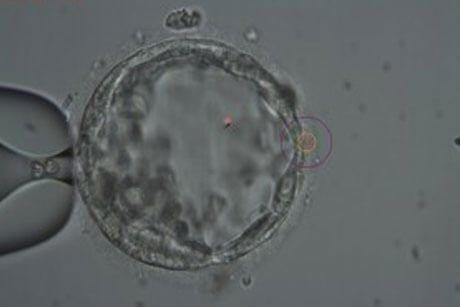 A técnica PGD – Diagnóstico genético pré-implantacional, como o próprio nome diz, permite o diagnóstico das alterações cromossômicas nos embriões, antes da transferência destes para o útero materno. Ela é usada, geralmente, em pacientes com idade mais avançada, nas quais o risco de ocorrência destas alterações é mais frequente.
A técnica PGD – Diagnóstico genético pré-implantacional, como o próprio nome diz, permite o diagnóstico das alterações cromossômicas nos embriões, antes da transferência destes para o útero materno. Ela é usada, geralmente, em pacientes com idade mais avançada, nas quais o risco de ocorrência destas alterações é mais frequente.
A mais comum destas alterações é a trissomia do cromossomo 21 (Síndrome de Down).
A técnica hoje utilizada, CGH (Hibridização Genômica Comparativa) permite a avaliação dos 23 pares de cromossomos, diagnosticando assim alterações cromossômicas nas células embrionárias.
Teoricamente embriões sem alterações genéticas tem maiores chances de implantação, o que aumentaria as taxas de sucesso do tratamento.
Doenças genéticas ligadas ao sexo, como hemofilia e distrofia muscular, também podem ser evitadas com o uso desta técnica, pois ela permite diferenciar embriões masculinos e femininos. Doenças genéticas relacionadas a um único gene, como Fibrose Cística, Anemia Falciforme, entre inúmeras outras, também podem ser evitadas com a utilização deste método (lista de doenças genéticas detectáveis).
Para a realização desta técnica, é retirado uma ou mais células do trofectoderma do blastocisto (embrião no dia 5 de desenvolvimento). Estas células, através da técnica de CGH, são avaliadas de forma a detectar a presença ou ausência de alterações genéticas.
O diagnóstico genético pré-implantacional é um método diagnóstico útil, porém tem indicações bem específicas e também suas limitações. Dessa forma, a sua utilização e resultados devem ser amplamente discutidas entre o casal e o médico assistente.
O Cegonha Medicina Reprodutiva disponibiliza este serviço em parceria com a Genesis Genetics Brasil, laboratório de renome especializado em genética.
A biópsia é realizada por embriologistas referendados pela Genesis, com ampla experiência neste procedimento, utilizando equipamento a LASER, diminuindo assim os riscos do procedimento.
Fertilização in vitro – ICSI
 A FIV – ICSI (Injeção Intracistoplasmática de Espermatozóide) é uma forma de fertilização in vitro micro cirúrgica dirigida a casais cuja causa de infertilidade é um baixo número de espermatozóides com morfologia e motilidade adequadas, o que pode ocorrer devido a diversos fatores. Nesses casos, é necessário facilitar a fecundação, injetando um único espermatozóide diretamente dentro de um óvulo.
A FIV – ICSI (Injeção Intracistoplasmática de Espermatozóide) é uma forma de fertilização in vitro micro cirúrgica dirigida a casais cuja causa de infertilidade é um baixo número de espermatozóides com morfologia e motilidade adequadas, o que pode ocorrer devido a diversos fatores. Nesses casos, é necessário facilitar a fecundação, injetando um único espermatozóide diretamente dentro de um óvulo.
A ICSI em inglês, Intra Citoplasmatic Sperm Inject, é realizada em laboratório com equipamentos de aumento (microscópio invertido) equipados com sistemas hidráulicos que permitem introduzir o espermatozóide suavemente, usando uma finíssima agulha de vidro.
Qual a principal diferença entre a ICSI e a Fertilização in vitro clássica?
A ICSI necessita de apenas um espermatozóide para fecundar o óvulo enquanto na fertilização clássica são necessários em torno de 200 mil.
Como funciona o procedimento de FIV – ICSI?
1- Estimulação da Ovulação
A estimulação da ovulação é feita com medicamentos (gonadotrofinas) administrados diariamente por um período médio de 8 a 12 dias. Durante esse período é feito um acompanhamento ecográfico (ultrassom) para avaliar o desenvolvimento dos folículos (eles crescem, em média, 2 mm por dia). Quando os folículos alcançam o tamanho ideal, é administrado o hormônio HCG, que tem a função de terminar o amadurecimento folicular. A aspiração folicular (punção) é feita cerca de 36 horas após a administração do HCG.
Existe ainda a possibilidade de não haver crescimento folicular adequado. Neste caso, o programa é cancelado e o médico não realiza a aspiração folicular.
2- Aspiração folicular (Punção)
A punção do ovário é realizada através de ultrassom endovaginal, onde se coloca um guia pelo qual passa a agulha que aspira os folículos. Esse procedimento ambulatorial requer o uso de anestesia local e/ou sedação. A aspiração folicular dura aproximadamente 30 minutos e a paciente deve fazer um jejum de 6 (seis) horas. Após sua realização, a paciente repousa em uma sala de recuperação por aproximadamente 2 horas.
3- Coleta de espermatozoides
No mesmo dia da aspiração folicular, o marido/companheiro deve produzir uma amostra de sêmen por masturbação. O material será colhido na própria clínica e será devidamente identificado pela funcionária do setor.
Nos casos de azoospermia (ausência de espermatozoides no sêmen), os espermatozoides podem ser obtidos através de uma punção direta no epidídimo ou mediante biópsia testicular. Isto é definido pelo médico andrologista.
O sêmen obtido é processado no laboratório de forma a selecionar os melhores espermatozoides que são concentrados em meios de cultura.
4- Fecundação
A realização da injeção intracistoplasmática requer um equipamento de micromanipulação e, com a ajuda de uma estreita agulha de vidro, o espermatozóide é injetado no óvulo. Os óvulos ideais para a injeção são os que se encontram no estado de amadurecimento adequado. Como consequência do procedimento, é possível ocorrer danificação dos óvulos. A evidência de que houve fecundação aparece pela visualização dos pronúcleos (masculino e feminino) no microscópio, 16 a 20 horas após a microinjeção.
A taxa de fecundação varia de acordo com as características morfológicas dos gametas e a idade da mulher.
Um dos riscos da ICSI é a falta de fertilização dos óvulos, o que pode ocorrer em raros casos. Se nenhum dos óvulos é fertilizado ou se os embriões obtidos param de se desenvolver o programa é cancelado e o médico não realiza a transferência embrionária.
5- Transferência Embrionária
Se a fertilização for bem sucedida, os embriões podem ser transferidos para o útero após 48 ou 72 horas. Nesta fase, os embriões apresentam-se geralmente com 4 e 8 células, respectivamente. A transferência também pode ser feita no 5º dia após a fertilização, no estágio chamado de blastocisto. O dia em que é realizada a transferência não influencia na taxa de gravidez e deve ser individualizado de acordo com o número de embriões viáveis a serem transferidos.
Em relação ao número de embriões a serem transferidos a resolução do CFM Nº. 2.013/2013 estabelece que:
- mulheres com até 35 anos: até 2 embriões;
- mulheres entre 36 e 39 anos: até 3 embriões;
- mulheres entre 40 e 50 anos: até 4 embriões;
- nas situações de doação de óvulos e embriões, considera-se a idade da doadora no momento da coleta dos óvulos.
A transferência de embriões é um procedimento ambulatorial, realizado sem necessidade de anestesia. Tem duração aproximada de 15 minutos e consiste em depositar os embriões no interior da cavidade uterina sob visão ultrassonográfica.
Para isso, é utilizado um estreito tubo de plástico inerte e suave chamado cateter, que passa pelo colo uterino atingindo sua cavidade, onde serão depositados os embriões. De 12 a 14 dias após a transferência, caso tenha ocorrido a implantação embrionária, o hormônio HCG pode ser detectado no sangue da mulher, o que permite constatar a gravidez.
6- Suplementação hormonal
A partir do dia seguinte à aspiração folicular (punção), a mulher recebe suporte hormonal diário (progesterona), por via vaginal. O suplemento hormonal é mantido diariamente até o teste de gravidez e, caso o resultado seja positivo, deverá ser mantido até a 12ª semana de gestação.
Quais são as indicações da ICSI?
- Homens com baixa concentração de espermatozóides, redução da motilidade e morfologia inadequada
- Homens com ausência total de espermatozoides
- Casos de doença infecciosa ou infertilidade por causas de imunidade
- Dificuldade em conseguir uma ejaculação em condições normais
- Homens que tiveram seus espermatozóides criopreservados (congelados) antes de um tratamento de câncer ou procedimento de vasectomia
- Falha nas tentativas anteriores de vários ciclos de FIV e Inseminação artificial
- Quando houver um baixo número de óvulos após a punção
- Quando for necessário identificar embriões em caso de Diagnóstico genético pré-implantacional (PGD).
Confira as Complicações mais frequentes clicando aqui.
Quais as chances de gravidez?
Segundo dados da Rede Latino-americana de Reprodução Assistida, as taxas de gravidez podem variar, em média, de 5 a 45% e dependem de fatores como:
idade
tempo de infertilidade
causas de infertilidade
associações de outros fatores
 Taxa de Gravidez de acordo com o nº de embriões transferidos na FIV:
Taxa de Gravidez de acordo com o nº de embriões transferidos na FIV:
17% – 1 embrião transferido
37% – 2 embriões transferidos
39% – 3 embriões transferidos
35% – 24 embriões transferidos
Taxa de Gravidez de acordo com a Idade na FIV:
19% – abaixo de 19 anos
38% – de 20 a 24 anos
41% – de 25 a 29 anos
37% – de 30 a 35 anos
30% – de 36 a 39 anos
15% – acima de 40 anos
Para saber mais informações e esclarecer sua dúvidas sobre os métodos de fertilização oferecidos pelo Cegonha Medicina Reprodutiva, agende seu horário com um dos médicos especializados em Reprodução Humana Assistida.
